


簡潔に
症例のご紹介です。
AFASTとTFASTは前回にも紹介しましたが
人医療で利用される救急専用の超音波検査方法の事を指します。
AFASTは腹部の検査に、TFASTは胸部の検査に用います。
実は動物にもきちんとしたFAST検査が成立しており、学んだものにしか
評価ができない技術となります。
では実際にFASTを利用した診断→治療へと進んだ症例についてお伝えします。
とある日「飼っている犬が突然の食欲廃絶と呼吸が荒く、歩行がフラフラする」というものでした。
この「フラフラする」という症状は厄介です。しかも初診の患者様なので経過が不明。。。
脳神経系の症状か?心血管系?貧血?熱中症?低体温?アナフィラキシー?中毒?…
頭の中では鑑別診断を考えながら、身体検査や各種検査に進みます。
身体検査以外では血液検査やレントゲン検査などは情報量が多い検査となりえますが、
動物を抑えて動かないように保定し、採血や撮影をするために体勢を強制すこともあり、ある程度の負担をかける可能性もあります。
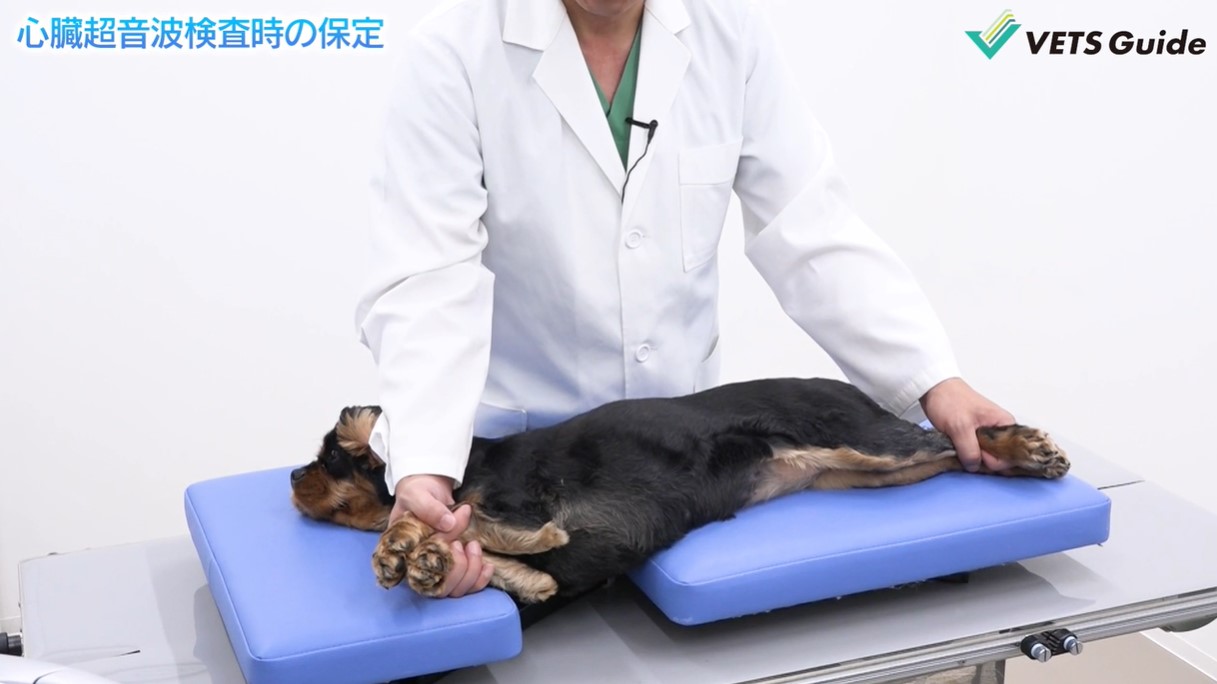
この画像のように右下横臥姿勢で心臓エコー検査をするのは正解ですが、状態が悪い場合はこの姿勢はNGです。
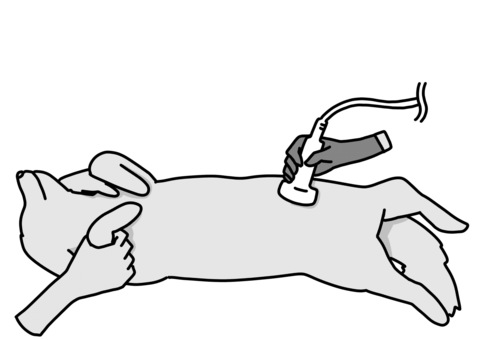
仰向けの画像も腹部超音波検査で実施しますが、状態が悪い場合はNGです。
体勢を変えるだけで、状態が悪化する可能性もあるのでここでFASTを利用します。
FASTは負担の少ない姿勢のままエコーを実施しますので、今回は伏臥姿勢(伏せのこと)のまま実施しました。

当院ではFASTを用いて血液検査に進めるかを判断するようにしております。
では実際の症例のFAST検査の結果は、
・心嚢水貯留
・腹水貯留
・右心房領域の虚脱
・脾臓腫瘤
・僧帽弁逆流(FASTでは通常評価はしません)
・三尖弁逆流(FASTでは通常評価はしません)
この状況で、専門性のある方はある病名を予想します。
「脾臓血管肉腫」の心臓転移に伴う「心臓タンポナーデとそれによる右心不全」
と同時に心嚢水や胸水貯留所見があることより
やはり血液検査や画像検査などの負担を強いる検査は
慎重に実施するべき症例であることが即判断できました。
ところが、心臓をいくら見ても転移病巣らしき腫瘍性変化がありませんでした。
血管肉腫の転移であれば、ほぼ間違いなく予後不良となります。
現状の心嚢水貯留はいわゆる心臓タンポナーデの状態なのか?また治療が必要なのか?を慎重に飼い主様に説明しなければなりません。
ここでの心臓タンポナーデとは、心臓の一番外側で心臓自体を覆う薄い心膜と心臓の間に液体成分が貯留してしまい、やがて心臓自体の動きを悪くさせる病態です。
心臓の仕事ができなくなるので血圧が低下します。低血圧により「フラフラする」のです。また、心臓と心膜の間の液体が血液の場合は貧血も起きている可能性もあります。
さらに、腹水の存在がさらなる確定診断に進むべき所見となります。
腹水の原因となる可能性はこのFASTの時点で2つに絞られます。
一つ目は脾臓由来の出血(腹腔内出血)、二つ目は右心不全由来の腹水です。
これを鑑別するには腹水検査が必要です。
腹水を採取し、PCV(赤血球容積)を測定し、本人のPCV(静脈血)と比較します。それぞれのPCVが同じ値(近い値)の場合は出血の可能性が高くなります。
今回はPCVが異なる値となり、比重や細胞数からも心臓由来の腹水を示唆していましたので、右心不全が原因での腹水と判断されました。
右心不全を示唆する補助所見としては、右心房の虚脱所見と後大静脈の拡張、胆嚢壁のハローサインです。
特徴的な動的所見なので、心臓エコーでしか判断ができません。胆嚢壁のハローサインが特徴となる疾患は、他にもアナフィラキシーなども含まれますが詳細は割愛いたします。
【右心房虚脱】
【胆嚢壁のハローサイン】
ここで分かったことは、心臓タンポナーデと右心不全を呈していること。
次に「心タンポナーデを治療するべきか?」の判断をします。
通常は心タンポナーデの状態で右心不全兆候と判断した場合は、利尿剤などの使用は推奨されません。安易に腹水や胸水が溜まっているからといって
使用するのはかえって状態を悪化させることになります。
では心臓タンポナーデの治療とはどのように実施するのか?
「心膜穿刺により貯留した液体を抜去する」ということになります。
心膜と心臓の間にあった液体(心嚢水)を抜去することで心臓の圧迫が軽減される可能性が高くなります。
さらには心嚢水の溜まった心臓は胸腔内という限られた空間で大きな占拠病変となり、胸腔内の肺の拡張スペースを奪うことで呼吸不全が起こるため、心嚢水を抜去することで元の心臓の大きさに戻り、肺の拡張スペースを確保し呼吸が安定化する可能性もあります。
今回の症例では胸水はあるが量的には呼吸を悪化させる量ではなく、やはり心臓拡大による肺拡張スペースがないことが原因で努力性呼吸や頻呼吸であったと推測します。
心膜に到達するまでに、皮膚→皮下組織→筋肉→胸腔内(肺を避けて)心膜という道のりで針を運びます。慎重に。
貯留している心嚢水の幅は約1㎝。心膜から1㎝以上針を進めると心臓を刺してしまうことになります。慎重にかつ丁寧にかつ迅速に抜去します。
抜去時にいくつかのデメリットも起こる可能性があります。
・低血圧
・心停止
・心臓穿刺による致命的な出血
このため、通常は心嚢水が貯留していてもすぐに抜去は試みず、呼吸不全や心不全兆候などを呈している場合のみ抜去を検討します。
必ずしもタンポナーデを起こしているとは限らないということです。
今回の症例では明らかな心不全兆候と呼吸不全が認められたため、抜去を試みることで飼い主様に同意を得ました。
低血圧や心停止が起こることもあるため、慎重に抜去を開始します。
抜去開始後数分で後肢の虚脱が認められ、明らかな低血圧を認めたため、抜去中止。
輸液治療と昇圧剤の開始。状態が改善したのを確認してから中断していた心嚢水抜去の完遂を目指しました。
当日は半日入院し、血圧も正常に戻り、本人も自力歩行可能となり退院いたしました。
その後は各種所見が消えていることを祈りながらエコー検査をします。
【抜去直後】
TR消失、右心房虚脱所見消失、僧帽弁逆流は残りました。
【抜去後翌日】
少量の心嚢水貯留を認めるも、右心不全兆候はなく経過をみるうちに自然に消失していきました。
右心房が虚脱すると三尖弁の動きも悪くなることで一時的に三尖弁逆流が生じていたと推測され、右心不全を呈していたと考えます。
もともと心雑音はあるとホームドクターに指摘されていたそうなので、僧帽弁閉鎖不全症があったことになります。
僧帽弁閉鎖不全症は心タンポナーデの原因になる可能性が低いですが、左心房破裂からの心嚢水はありえます。
今回は左心房破裂の特徴である逆流ジェットや重度に拡張した左心房、心膜内にある血栓などは確認されていないことより否定的です。
ちなみに左心房破裂の場合は心膜穿刺はNGです。致命的な出血を招く可能性が高いからです。
さて今回の心タンポナーデは最初に推察した「脾臓血管肉腫→心臓転移→転移した腫瘍細胞からの出血→心タンポナーデ→右心不全」で答えは合ってるのか?
おそらく間違いで、脾臓の腫瘤は認めるものの、明らかな心臓転移を見つけられなかったこと。
心膜中皮腫であれば腫瘤病変は形成されないこともあるが、経過として抜去直後の再貯留は認めるも、徐々に消失しており現在も再貯留は認めていないこと。
以上より、今回の心嚢水貯留は「特発性」と考えられます。あくまで結果論で特発性と判断しておりますが、心タンポナーデの時には必ずしも特発性とは言い切れないため、しっかりとした説明が必要です。
脾臓血管肉腫の心臓転移であれば、心タンポナーデの状態であっても説明をすると
予後不良な上に、飼い主様はもしかしたら心嚢水抜去というリスクを受け入れられない可能性もあります。
でも今回は明らかな転移がないことや「特発性」ということもあるので、もし特発性であれば抜去することで状態が改善する可能性が高いことを説明して承諾してくださいました。
最後にFASTの必要性は、状態が極端に悪いのに症状があいまいな症例を見極めるために必要と考えます。
ルーチンで血液検査や画像検査へ進むのではなく、FASTをして危険性が高いのか低いのかすぐに判断するべきだと当院では考えております。

〒770-0866 徳島市末広2丁目1番27号